Hulgiskleroosi Vikipeedia. Aju hulgiskleroosi ravi ravimite ja rahvapäraste ravimitega.
Hulgiskleroos (MS): mis põhjused, sümptomid, diagnoos, kulg, ravi, kas see on ravitav või mitte?
Kõik saidil olevad materjalid on avaldatud autoriõiguse alusel või kutseliste arstide toimetajate poolt,
kuid need ei ole retseptiravimid. Aadress ekspertidele!
Mõnikord kohtame tänaval või mujal selle haiguse all kannatavaid inimesi, kui nad saavad veel kõndida. Kõik, kes on mingil põhjusel kogenud hulgiskleroosi (MS või nagu neuroloogid kirjutavad, SD - Sclerosis Disseminata), tunnevad selle kohe ära.
Notsitseptiivne valu
Tugev juurte valu Seljaajunärvi juurtele või juurtele kiirgav tugev valu, mis ilmneb ilma patoloogias esineva närvijuureta. Tõenäoliselt on selle moodustumise põhjus demüelinisatsiooni puhang seljaaju tagaosa sarves. Optilise neuriidiga seotud valu on harva hinnatud. Selle sümptomi valu põhjus on närvis progresseeruv põletik, kus rakusiseste notsitseptorite aktiveerimine toimub neurootilise neurotransmitteri poolt. Sellist valu tekkemehhanismi võib iseloomustada valu tuhmusega.
Kirjandusest leiate teavet selle kohta, et hulgiskleroos on krooniline protsess, mis põhjustab puude, kuid on ebatõenäoline, et patsient võib loota pikale elueale. Muidugi, see sõltub vormist, mitte kõik ei edene võrdselt, kuid pikim eluiga sclerosis multiplexi korral on siiski väike, lihtsalt midagi 25-30 aastat leebe vormi ja pideva raviga. Kahjuks on see peaaegu maksimaalne periood, mida kõigi jaoks ei mõõdeta.
Optilise neuriidi sümptomiteks on ühepoolne õlavalu, mis areneb mõne tunni jooksul, intensiivistub koos silmade liikumisega, millega kaasnevad ühepoolsed nägemisprobleemid. Optilise neuriidi raviks on mõned arutelud. Mõne autori sõnul on näidustatud kortikosteroidide suukaudne manustamine, teised soovitavad neid ravimeid kasutada intravenoosselt.
Interferooni kasutamine põhjustab sageli polümüalgiat, võib põhjustada ka peavalu; Steroidide krooniline kasutamine võib põhjustada osteoporoosi ja tüsistusi patoloogiliste murdude kujul. Lihasnõrkus või spastilisus võivad põhjustada posturaalseid defekte.
Vanus, sugu, kuju, prognoos ...
40-aastane või pikem eluiga on äärmiselt haruldane nähtus, sest selle fakti kindlakstegemiseks peate leidma inimesed, kes haigestusid 20. sajandi 70ndatel. Ja tänapäevase tehnoloogia väljavaadete kindlaksmääramiseks peate ootama 40 aastat. Laborihiired on üks asi ja inimene teine. See on raske. MS pahaloomulise kulgemise korral surevad mõned pärast 5-6 aastat, samas kui loid protsess võimaldab inimesel pikka aega olla aktiivses kehavõimes.
Tavaliselt soovitatakse sümptomaatilist ravi muud tüüpi luu-lihaskonna valu korral. Peavalud Kõiki peavalusid, sõltumata sellest, kas need on põhjustatud rehvide, veresoonte, lihaste või muude kudede retseptorite ärritusest, iseloomustab notsitseptiivne valu. Peavaludeta patsiente võrreldi peavalugrupiga.
Teatatud oli migreeni raskusest ägenemise ajal. Demüeliniseerivate kahjustuste esinemine seljaaju ülaosades võib põhjustada kolmekordse autonoomse peavalu ja kuklaluu \u200b\u200bneuralgia ägedaid vorme. See võib juhtuda ühel või mõlemal küljel, tavaliselt passiivse lihaste kokkutõmbumisega, mis kestab vähem kui 2 minutit. See sümptom ei ole alati valulik, kuid peaaegu pooltel patsientidest, kellel see on, on see üsna intensiivne.
MS teeb oma debüüdi tavaliselt noores eas, näiteks 15-aastaselt ja kuni 40-aastaselt, harvemini 50-aastaselt, ehkki teada on lapsepõlve juhtumeid ja keskmiselt näiteks pärast 50. Vaatamata asjaolule, et hulgiskleroos pole kaugeltki haruldane haigus, ei juhtu vanusepiiri laiendamine nii sageli, seetõttu on hulgiskleroos lastel peetakse pigem erandiks kui reegliks. Nagu vanus, eelistab MS naissoost, nagu ka kõiki autoimmuunseid protsesse.
Sümptom ilmneb kesknärvisüsteemis kesknärvisüsteemi suurenenud aktiivsuse tagajärjel, mis on põhjustatud sisemise sac, jala ja laienenud südamiku kahjustustest. Muutused võivad esineda ka seljaajus. Arvatakse, et see sümptom on tingitud demüeliniseeritud aksonite tekitatud spontaansete sekretsioonide efemeersest jaotumisest. Seetõttu näib, et ideaalne ravi oleks selliste ravimite kasutamine, mis blokeerivad pingest sõltuvaid naatriumikanaleid.
Üks randomiseeritud kontrollitud uuring näitas veenisiseste lidokaiini ja suukaudse meksileptoni efektiivsust nende seisundite ravis. Notsitseptiivse valu põhjus valulike tooniliste kontraktsioonide esinemisel võib olla ajutine isheemia, mis ilmneb lihaste kokkutõmbumise tagajärjel. Mõned autorid väidavad, et need vähid võivad olla kasulikud kannabinoidide jaoks, mis võivad mõjutada seda tüüpi valu nii neuropaatilisi kui ka notsitseptiivseid komponente.
Patsiendid surevad sageli nakkuste (urosepsis, kopsupõletik) tõttu, mida nimetatakse korduvateks. Muudel juhtudel on surma põhjustajaks bulbarihäired, mille korral neelamine, närimine, hingamisteede või südame-veresoonkonna funktsioon ja pseudobulbaarhäired, millega kaasnevad ka neelamishäired, näoilmed, kõne, intelligentsus, kannatavad, kuid südameaktiivsus ja hingamine ei kannata. Miks see haigus esineb, on mitmeid teooriaid, kuid selle etioloogiat pole veel täielikult välja selgitatud.
Seljaaju kahjustusega on seotud spastilisus või lihastoonuse suurenemine või lihasjäikus. Mõni liigutus võib suurendada spastilisust või põhjustada krampe. Ehkki spasmiga patsientide valu põhjus on perifeersetes retseptorites, on hea vastuse saavutamisel oluline roll kesknärvisüsteemil, sest spastilisuse vähendamine vähendab sellega seotud valu. Suukaudset baklofeeni on spastilisuse ravis kasutatud aastaid. Raskesti suukaudse ravi korral võib kaaluda epiduraalanesteesia kasutamist.
Närvisüsteemi vormid ja patomorfoloogilised muutused
Hulgiskleroosi sümptomid on väga sõltuvad sellest, millises tsoonis patoloogiline protsess toimub. Neid põhjustavad kolm vormi, mis on haiguse erinevates staadiumides:
- Tserebrospinaal, mida peetakse õigustatult kõige tavalisemaks, kuna selle esinemissagedus ulatub 85% -ni. Selle vormi korral ilmnevad haiguse väga varases staadiumis mitmed haigused, mis põhjustavad valgeaine ning seljaaju ja aju kahjustusi;
- Peaaju, sealhulgas tserebraalne, silma, vars, kortikaalne sort, alustades aju valgeaine lüüasaamist. Progressiivsel kursusel koos väljendunud värisemisega eristub peaaju vormist veel üks: hüperkineetiline;
- Seljaaju, mida iseloomustavad seljaaju kahjustused, kus kõige sagedamini kahjustatakse aga rindkere piirkonda;
Patomorfoloogiline hulgiskleroosi muutused on seotud mitmete tihedate punakas-hallide naastude moodustumisegamoodustades püramiidi, väikeaju ja teiste kesknärvisüsteemi (kesknärvisüsteemi) või perifeerse närvisüsteemi demüeliniseerumise (müeliini hävitamine) koldeid. Naastud sulanduvad mõnikord üksteisega ja jõuavad üsna muljetavaldavate suurusteni (läbimõõduga mitu sentimeetrit).
Tizanidiin võib olla efektiivne ka spastilisuse ravis. Samuti on eraldi aruanded gabapentiini või pregabaliini efektiivsuse kohta spastilisusest tingitud valu ravis. Kannabinoidid võivad olla abiks ka seda tüüpi valu korral. Kirjandusest leiate teiste ravimite, näiteks diasepaami, klonasepaami, dantroleeni või botuliintoksiin A kasutamise kohta.
Hulgiskleroosi ravimine võib põhjustada ka valu. Beetainterferooni kasutamine võib põhjustada gripilaadseid sümptomeid suur grupp patsiendid. Mõned neist kirjeldavad neid haigusi lihasvaludena, mis võivad kesta kuni mitu kuud.
Mõjutatud piirkondades (hulgiskleroosi fookus) akumuleeruvad peamiselt T-abistajad (perifeerses veres T-supressorite sisalduse vähenemisega), immunoglobuliinid, peamiselt IgG, samal ajal kui sclerosis multiplex'i fookuse keskpunkti iseloomustab Ia antigeeni olemasolu. Ägenemisperioodi iseloomustab komplemendi süsteemi, nimelt selle komponentide C2, C3, aktiivsuse vähenemine. Nende näitajate taseme määramiseks kasutatakse spetsiifilisi laboratoorseid uuringuid, mis aitavad diagnoosida SM-i.
See võib mõjutada 2-41% interferooni saavatest patsientidest. Glatirameeratsetaadi ja natalisumabiga ravitud patsientidel ei suurenenud peavalude sagedus. Glükokortikoidide krooniline manustamine võib põhjustada osteoporoosi ja selle tagajärgedega seotud vaevuste esinemist.
Tõhus valuhaldus hulgiskleroosiga patsientidele
Ka praegused soovitused tsentraalse neuropaatilise valu raviks ei soovita neid ravimeid. Sekundaarsete ravimite hulka kuuluvad opioidid ja tramadool. Kolmiknärvi neuralgia ravis on esimese valiku ravim karbamasepiin. Beeta-interferoonravi võib enamikul seda ravimit saanud patsientidel põhjustada gripisümptomeid. Mitmed uuringud on näidanud nende sümptomite vähenemist pärast interferooni paratsetamooli, ibuprofeeni ja prednisolooni manustamist.
Sclerosis Disseminata kliinilised ilmingud või pigem nende puudumine, kestus ja remissiooni raskusaste määratakse intensiivse raviga ja organismi vastava reaktsiooniga - remüelinisatsioon.
Tuleb märkida, et mS-l puudub seos teiste skleroosivormidega, ehkki seda nimetatakse skleroosiks. Paljud inimesed, selgitades nende eakatele omast unustamist, osutavad skleroosile, aga sclerosis multiplex'i korral, ehkki inimese intellektuaalsed võimed kannatavad, on sellel täiesti erinev (autoimmuunne) mehhanism ja see toimub täiesti erinevatel põhjustel. Naastude iseloom MS-is on samuti erinev, kui veresoonte kahjustus (!) On põhjustatud kolesterooli (madala tihedusega lipoproteiinide - LDL) ladestumisest, siis selles olukorras demüelinisatsiooni kolded tekivad normaalsete närvikiudude asendamise teel sidekoega. Fookused hajuvad juhuslikult aju ja seljaaju erinevates piirkondades. Muidugi on selle saidi funktsioon märkimisväärselt halvenenud. Müelo või suudavad naastude tuvastada.
Mis võib põhjustada sclerosis multiplex'i?
 Arutelud, mis toetavad sclerosis multiplex'i etioloogiaga seotud konkreetset seisukohta, jätkuvad tänapäevani. Peamine roll kuulub aga autoimmuunprotsessidele., mida peetakse MS arengu peamiseks põhjuseks. Paljud autorid ei jäta ka immuunsussüsteemi rikkumist või pigem ebapiisavat reageerimist mõnele viirus- ja bakteriaalsele infektsioonile. Lisaks hõlmavad selle patoloogilise seisundi arengut soodustavad eeltingimused:
Arutelud, mis toetavad sclerosis multiplex'i etioloogiaga seotud konkreetset seisukohta, jätkuvad tänapäevani. Peamine roll kuulub aga autoimmuunprotsessidele., mida peetakse MS arengu peamiseks põhjuseks. Paljud autorid ei jäta ka immuunsussüsteemi rikkumist või pigem ebapiisavat reageerimist mõnele viirus- ja bakteriaalsele infektsioonile. Lisaks hõlmavad selle patoloogilise seisundi arengut soodustavad eeltingimused:
Kõige sobivam terapeutiline lähenemisviis on individuaalne lähenemine igale patsiendile ja mitme suuna suunamine, mis keskendub valu tekkemehhanismile, võttes arvesse konkreetse patsiendi ja terapeudi ootusi tema puhul. Sageli taandub valuvaigistav ravi individuaalselt valitud farmakoteraapia kasutamisele. Samuti tasub meeles pidada võimaliku täiendava ravi, sealhulgas taastusravi ja neuromodulatsiooni meetodite kohta, mis mõnel juhul aitavad säilitada kehalist võimekust ja vähendavad valu.
- Toksiinide mõju inimkehale;
- Kõrgendatud kiirguse taust;
- Ultraviolettkiirguse mõju (lõunapoolsetel laiuskraadidel saadud iga-aastase šokolaadipäevase värvi valgenahaliste seas);
- Alalise elukoha vööndi geograafiline asukoht (külmad kliimatingimused);
- Püsiv psühho-emotsionaalne stress;
- Kirurgilised sekkumised ja vigastused;
- Allergilised reaktsioonid;
- Puudub nähtav põhjus;
- Geneetiline tegur, mille üle tahaksin eriti elada.
SD ei kuulu päriliku patoloogia hulka, seetõttu ei ole vaja, et haigel emal (või isal) sünniks tahtlikult haige laps, kuid on usaldusväärselt tõestatud, et HLA süsteemil (histoühilduvuse süsteem) on haiguse arendamisel teatav väärtus, eriti A-lookuse antigeenide osas (HLA-A3), lookus B (HLA-B7), mida hulgiskleroosiga patsiendi fenotüübi uurimisel tuvastatakse peaaegu 2 korda sagedamini ning D-piirkond on DR2 antigeen, mida määratakse patsientidele kuni 70% juhtudest (30–33% juhtudest tervislik elanikkond).
Viited: Agostoni E. Frigerio R. Protti A .: Vastuolud valu diagnoosimisel neuriidi piirkonnas. Krooniline valu sclerosis multiplex'iga inimestel. Ameerika Neuroloogiaakadeemia kvaliteedistandardite allkomitee aruanne. Altidüüniaga seotud sümptomaatiline kolmiknärvi autonoomne peavalu sclerosis multiplex'iga patsientidel. Kolmiknärvi neuralgia: patoloogia ja patogenees.
K .: Peavalud hulgiskleroosiga patsientidel võivad tähendada põletikulist protsessi. Tsentraalsete valu häirete sclerosis multiplex. Hulgiskleroosi ja valuga inimestel valu sekkumisega seotud valu intensiivsusega seotud psühhosotsiaalsed tegurid ja psühholoogiline funktsioneerimine. Baklofeeni kasutamine spastilisuse raviks sclerosis multiplex'i korral. See haigus põhjustab elukvaliteedi olulist halvenemist kõigis selle valdkondades. Hulgiskleroos mõjutab peamiselt noori.
Seega võime öelda, et need antigeenid kannavad geneetilist teavet teatud organismi resistentsuse (tundlikkuse) taseme kohta erinevate etioloogiliste tegurite suhtes. Tarbetuid immunoloogilisi reaktsioone pärssivate T-supressorite, rakulises immuunsuses osalevate looduslike tapjarakkude (NK-rakkude) ja normaalse aktiivsuse tagava interferooni taseme langus immuunsussüsteemmis on iseloomulik hulgiskleroosile, mis võib olla tingitud teatud histo-ühilduvusantigeenide olemasolust, kuna HLA süsteem kontrollib geneetiliselt nende komponentide tootmist.
Haiguse kulg võib igal patsiendil varieeruda ja sõltub paljudest teguritest, sealhulgas immunomoduleeriva ravi efektiivsusest, mis kahjuks on samuti piiratud. Kaugelearenenud sclerosis multiplex põhjustab arvukalt eluohtlikke tüsistusi, näiteks aspiratsioonipneumoonia, krooniline neerupuudulikkus, kuseteede infektsioonid, halvenenud uriinivarustus, depressioon või haavandid.
Esimese astme väsimuse ja väsimuse tunnustatud sümptomid, spastilisus, nägemisprobleemid, sulgurlihase düsfunktsioon, valu, kognitiivsed häired, seksuaalfunktsiooni häired, kõne- ja neelamisprobleemid. Teise etapi sümptomiteks on: kuseteede infektsioonid, nahakahjustused, liigese süsteemi kahjustused, unisus, hingamisteede infektsioon, halvenenud tegevus igapäevaelus. Kolmanda astme sümptomiteks on: depressioon, psüühikahäired, sotsiaalne tõrjutus, rahalised probleemid, pereprobleemid.
Alates kliiniliste ilmingute ilmnemisest kuni sclerosis multiplex'i progresseeruva kulgemiseni
mS peamised sümptomid
Hulgiskleroosi sümptomid ei vasta alati patoloogilise protsessi staadiumile, ägenemisi võib korrata erineva intervalliga: isegi mõne aasta pärast, isegi mõne nädala pärast. Jah, ja retsidiiv võib kesta vaid mõni tund ja võib kesta mitu nädalat, kuid iga uue ägenemine on naastude kogunemise ja drenaaži moodustumise, põnevate uute alade tõttu raskem kui eelmine. See tähendab, et skleroos Disseminatale on iseloomulik ülekandev kuur. Tõenäoliselt tulid neuroloogid sellise ebakõla tõttu välja veel üks sclerosis multiplex'i nimetus - kameeleon.
Valu on üks esimese astme sümptomeid, aga ka teise astme kaas sümptomeid, nagu nahakahjustus, kuseteede infektsioonid või luude ja liigeste kahjustused. Valu hulgiskleroosiga patsientidel. See võib olla perifeerne või keskne neuropaatiline valu, retseptori, idiopaatiline, iatrogeenne või segatud valu. Haiguse progresseerumine piiratud liikuvusega, luumurd, dislokatsioon, lihas-skeleti süsteemi valu põhjustavate sümptomite suurenevad spasmid, eriti positsiooni muutmisel.
Sel juhul hõlbustage lisaks õigesti valitud füsioteraapiale ka patsiendile sobiva, mitte valuliku asendi vastuvõtmist. Valusündroomid, näiteks neuropaatiline valu hulgiskleroosiga patsientidel. See on kõige tavalisem näo neuralgia. Esineb 3–6 juhul 100 000 elaniku kohta. Valuga kaasneb tavaliselt naha lokaalne hüperalgeesia. Ilmub vägivaldsete rünnakute reas. Iseloomulik tunnus Neuralgia on vallandavate tsoonide olemasolu, see tähendab, punktid või alad, mis isegi kerge puudutus põhjustab valulikke rünnakuid.
Esialgne staadium ei erine ka kindluses, haigus võib areneda järk-järgult, kuid harvadel juhtudel võib see anda üsna ägeda alguse. Lisaks ei pruugi varases staadiumis esimesi haiguse tunnuseid märgata, kuna selle perioodi kulg on sageli asümptomaatiline, isegi kui naastud juba tekivad. Seda nähtust seletatakse asjaoluga, et mõne demüeliniseerumise fookusega võtab tervislik närvikoe kahjustatud piirkondade funktsioonid ja kompenseerib need seega.
Krambihoogude sagedus varieerub paarist kuni tosinasse päevas, kuid aja jooksul need suurenevad ja valu võib aja jooksul muutuda. Haigus võib kesta mitu nädalat kuni mitu kuud ja isegi aastaid. Valu ilmneb ühel küljel, kuigi pärast remissiooniperioodi võib see ilmneda vastasküljel.
Kolmekordne kolmiknärvi neuralgia on äärmiselt haruldane - 2–5% juhtudest ja mitte kunagi. Kui rünnakute vahel on neuroloogiline defitsiit, tuleb arvestada haiguse orgaanilise taustaga. Remissiooniperioodid võivad kesta kuid või aastaid. Aja jooksul muutuvad need perioodid lühemaks ja valusamaks, suurendades intensiivsust ja kestust.
Mõnel juhul üks sümptom võib ilmneda, näiteks halvenenud nägemine ühes või mõlemas silmas ajuvormiga (silma liigid) SD. Sellises olukorras olevad patsiendid ei pruugi üldse minna kuhugi või piirduda vaid silmaarsti visiidiga, kes ei suuda alati neid sümptomeid seostada tõsise neuroloogilise haiguse - sclerosis multiplex'i - esimeste nähtudega, kuna nägemisnärvi kettad (OP) ei pruugi olla oma värvi veel muutnud (tulevikus) koos MS-ga muutuvad PA ajalised pooled kahvatuks). Pealegi annab see vorm pikaajalise remissiooni, nii et patsiendid võivad haiguse unustada ja pidada end täiesti tervislikuks.
Kolmiknärvi neuralgia põhjus jääb ebaselgeks. Mõnedel patsientidel võib neuralgiat põhjustada närvi kokkusurumine aterosklerootilise peaajuarteri ümbritseva kaare kaudu, eriti närvisüsteemi sisenemise kohas sillasse. Kolmiknärvi neuralgia ravi.
Alustada tuleks kõige tõhusamatest epilepsiavastastest ravimitest, eriti karbamasepiinist, ja raviga. Karbamasepiini kasutamine peaks kontrollima maksafunktsiooni ja kontrollima naatriumi taset, mis kipub vähenema, eriti eakatel patsientidel. Karbamasepiin metaboliseeritakse tsütokroom P450 4 alatüübi kaudu, seega ravimid, mis pärsivad või indutseerivad tsüste. Ensüümid mõjutavad selle kasutamise tõhusust ja ohutust. Karbamasepiin lühendab lamotrigiini poolestusaega ja lamotrigiin suurendab karbamasepiini toimet.
Neuroloogilise diagnoosi alus on haiguse kliiniline pilt
Sclerosis Disseminata diagnoosi paneb neuroloog, tuginedes mitmesugustele neuroloogilistele sümptomitele, mis avalduvad:
- Käte, jalgade või kogu keha värisemisega on keeruline mõnda eset käes hoida, käekirja muutumine on keeruline ja lusika suhu toomine muutub problemaatiliseks;
- Liikumise koordineerimise rikkumine, mis on kõnnaku puhul väga märgatav, algselt kõnnivad patsiendid kepi abil, seejärel viiakse nad ratastooli. Ehkki mõned proovivad endiselt kangekaelselt ilma selleta hakkama saada, kuna nad ise ei suuda selles istuda, proovivad seetõttu liikuda spetsiaalsete kõndimiseks mõeldud aparaatide abil, toetudes mõlemale käele, ning muudel juhtudel kasutavad nad sel eesmärgil tooli või tabureti. Huvitav on see, et mõnda aega (mõnikord üsna kaua) see õnnestub;
- Nüstagm - kiirete silmaliigutustega, mida patsient, jälgides neuroloogilise vasara liikumist vasakul ja paremal küljel, üles ja alla vaheldumisi, ei saa kontrollida;
- Teatud reflekside nõrgenemine või kadumine, eriti kõhuõõne -;
- Maitse muutumisega ei reageeri inimene ühe korra lemmiktoitudele ega naudi toitu, seetõttu võtab ta märgatavalt kaalust alla;
- Tuimus, kipitus (paresteesia) kätes ja jalgades, jäsemete nõrkus, patsiendid lakkavad tundmast kõva pinda, kaotavad jalatsid;
- Vegetatiivsed-vaskulaarsed häired (peapööritus), miks eristatakse algul hulgiskleroosi;
- Näo- ja kolmiknärvi parees, mis väljendub näo, suu moonutamises, silmalaugude sulgemata jätmises;
- Menstruatsiooni ebakorrapärasused naistel ja seksuaalne nõrkus meestel;
- Urineerimise funktsiooni häired, mis väljenduvad sagedastes tungides algfaasis ja uriini (muide, ka väljaheites) peetumises protsessi kulgemisega;
- Silma või mõlema silma nägemisteravuse mööduv langus, kahekordne nägemine, nägemisväljade kadumine ja seejärel retrobulbaarne neuriit (optiline neuriit), mis võib põhjustada täieliku pimeduse;
- Muutunud (aeglane, jagatud silpideks ja sõnadeks) kõne;
- Motoorse kahjustuse;
- Psüühikahäire (paljudel juhtudel), millega kaasnevad intellektuaalsete võimete vähenemine, kriitika ja enesekriitika (depressiivsed seisundid või vastupidi, eufooria). Need häired on kõige iseloomulikumad ajuvormide kortikaalsele mitmekesisusele;
- Epileptilised krambid.
Neuroloogid kasutavad MS diagnoosimiseks mitmete tunnuste kombinatsiooni. Sellistel juhtudel kasutatakse SD-le iseloomulikke sümptomite komplekse: Charcoti triaad (värisemine, nüstagm, kõne) ja Marburgi pentad (värisemine, nüstagm, kõne, kõhu reflekside kadumine, nägemisnärvide kahvatus).
Kuidas mõista märkide mitmekesisust?
Muidugi ei pruugi kõik sclerosis multiplex'i tunnused esineda korraga, kuigi tserebrospinaalvorm on eriti mitmekesine, see tähendab, et see sõltub patoloogilise protsessi vormist, staadiumist ja progresseerumise astmest.
Tavaliselt iseloomustab MS klassikalist kulgu kliiniliste ilmingute raskusastme suurenemine, mis kestab 2–3 aastat, et anda üksikasjalikke sümptomeid järgmiste vormide kujul:
- Alajäsemete parees (funktsiooni kaotamine);
- Jala patoloogiliste reflekside registreerimine (Babinsky, Rossolimo positiivne sümptom);
- Käigu märgatav ebastabiilsus. Seejärel kaotavad patsiendid üldiselt võime iseseisvalt liikuda, kuid on ka juhtumeid, kui patsiendid saavad jalgrattaga hästi hakkama, mis kõige tähtsam, hoidke tara peal, istuge sellel ja siis sõitke normaalselt (seda nähtust on keeruline seletada);
- Suurenenud värisemise raskus (patsient ei suuda sõrmetesti teha - hankige nimetissõrmega ninaotsa ja põlve-kannakatse);
- Kõhreflekside vähenemine ja kadumine.
Muidugi põhineb sclerosis multiplex'i diagnoos peamiselt neuroloogilistel sümptomitel ja laboratoorsed uuringud aitavad diagnooside tuvastamisel:
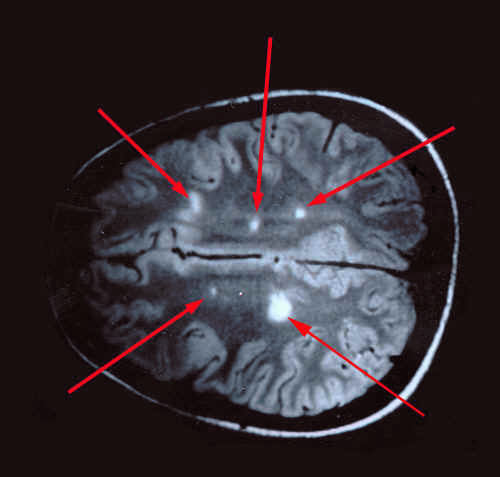
Kinnitab diagnoosi (MRI), samuti veeni ja tserebrospinaalse punktsiooni verd, võimaldades tuvastada oligoklonaalseid immunoglobuliine (IgG), mida peetakse hulgiskleroosi markeriteks.
Pettumuslik diagnoos - SD
Hulgiskleroosi lülisamba vormi algfaasis tuleks eristada(samad paresteesiad, sama jalgade nõrkus ja mõnikord isegi valu). Ka teised vormid eristuvad paljudest neuroloogilistest ja veresoonkonna haigustest, seetõttu nõuab MS diagnoosimine neuroloogi poolt aega ja pidevat jälgimist, mis on võimalik ainult statsionaarsetes tingimustes. Reeglina ei kiirusta arst patsienti oma kahtlustest rääkima, kuna ta ise soovib parimat loota. Sellegipoolest on arstil keeruline, isegi kui ta on kõigega harjunud, rääkida inimesele nii tõsisest haigusest, sest patsient kühveldab selleteemalise kirjanduse kohe ära. Ja tee tema järeldused.
Haige inimese seisund halveneb siiski jätkuvalt, kelle jaoks on kiire, kelle jaoks mitte eriti (haigus võib kesta aastaid), kuid selle nähud on juba märgatavad, kuna kesknärvisüsteemis toimusid pöördumatud protsessid.
Patsient saab 2 ja seejärel ühe puude rühma, kuna ta on praktiliselt võimetu igasuguse töö tegemiseks. Vabastava (healoomulise) vormi korral võib puudegrupp minna sellises järjekorras: 3, 2, 1, kuni RS lõpuks võidab ja võtab inimkeha üle.
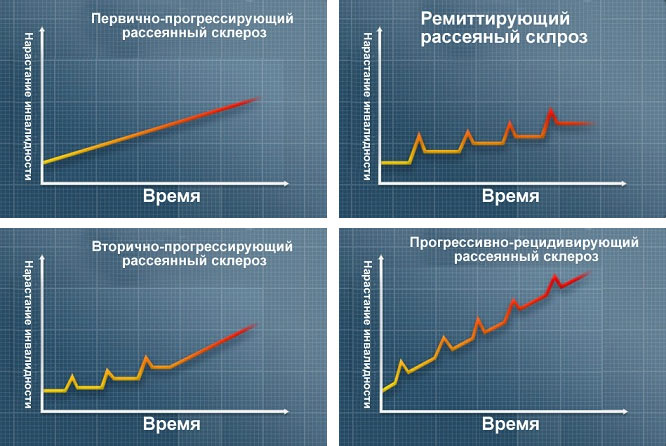
rS kursuse vormid
Samal ajal küsib iga patsient küsimuse: kas sclerosis multiplex'i saab ravida? Muidugi loodab inimene, et ravi on juba leitud, ja ta kuuleb positiivset vastust, mis jääb kahjuks ikkagi negatiivseks. Kaasaegseid ravimeetodeid kasutavat patoloogilist protsessi saab märkimisväärselt peatada, kuid meditsiin ei ole veel õppinud, kuidas MS-i täielikult ravida. Tõsi, väga teadlased loodavad tüvirakkude siirdamisel suuri lootusi, mis kord kehas hakkavad närvikoe müeliini ümbriseid normaalseks taastama. On selge, et selline ravi ei ole mitte ainult väga kallis, vaid ka kättesaamatu, kuna nende eraldamisel ja ümberistutamisel on erilisi raskusi.
Sellegipoolest tuleb seda ravida!
Hulgiskleroosi ravi sõltub ka haiguse vormist ja staadiumist, kuid on olemas üldsätted, mida raviarst järgib:
- Terapeutilise plasmafereesi määramine. Protseduur, mis läks meditsiinipraktikasse kuskil eelmise sajandi 80-ndatel, pole meie aja jooksul oma tähtsust kaotanud, kuna enamasti on see SD-i kulgemisele väga soodne. Selle olemus seisneb selles, et patsiendilt spetsiaalse varustuse abil võetud veri jagatakse punaseks vereks (hermasiks) ja vereplasmaks. Erütrotsüütide mass naaseb patsiendi vereringesse ja kahjulikke aineid sisaldav "halb" plasma eemaldatakse. Selle asemel tutvustatakse patsiendile albumiini, annetatud värskelt külmutatud plasmat või plasmaasendajaid (hemodesis, reopoliglukiin jne);
- Sünteetiliste interferoonide (β-interferoon) kasutamine, mida hakati kasutama eelmise sajandi lõpus;
- Ravi glükokortikoididega: prednisoon, deksametasoon, metipred või ACTH - adrenokortikotroopne hormoon;
- B-vitamiinide, biostimulantide ja müelogeneesipreparaatide kasutamine: biosinax, kronassial;
- Täiendavaks raviks - tsütostaatikumide määramine: tsüklofosfamiid, asatiopriin;
- Lihasrelaksantide (midocalm, lyoresal, millictin) lisamine kõrge lihastoonuse vähendamiseks.
Tuleb märkida, et 21. sajandil erineb sclerosis multiplex'i ravi märkimisväärselt 20 aasta taguse raviga. Selle haiguse ravis oli läbimurre uute ravimeetodite kasutamine, mis võivad pikendada remissiooni kuni 40 või enama aastani.
2010. aastal alustas Venemaal meditsiinipraktikat immunomoduleeriv ravim kladribiin (kaubanimi - Movectro). Üks ravimvorm on tabletid, patsientidele see tõesti meeldib, peale selle määravad nad seda kursustel 2 korda aastas (väga mugav), kuid on olemas "BUT": ravimit kasutatakse eranditult vabastav kursus sclerosis multiplex ja absoluutselt ei ole näidustatud progresseeruva vormi korral, seetõttu on see ette nähtud äärmiselt ettevaatlikult.
Viimasel ajal on laboritingimustes sünteesitud ja sihtravi aluseks olnud monoklonaalsete antikehade (MA) preparaatide populaarsus kasvanud, see tähendab, et monoklonaalsed antikehad (immunoglobuliinid - Ig) suudavad mõjutada ainult neid antigeene (Ag), mis tuleb kehast välja viia. . Müeliini rünnates ja spetsiifilise antigeeniga seondumisel moodustavad antikehad selle Ag-iga kompleksid, mis seejärel eemaldatakse ja ei saa seetõttu enam kahju tekitada. Lisaks aitab MA juba patsiendi kehas immuunsussüsteemi aktiveerimisel teiste võõraste ja seetõttu mitte eriti kasulike antigeenide vastu.
Ja muidugi on kõige arenenum, tõhusam, kuid kõige kallim ja kaugeltki kõigile kättesaamatu uusim tehnoloogia, mida Venemaal on kasutatud alates 2003. aastast. See on tüvirakkude siirdamine. Valgete rakkude regenereerimine, müeliini hävitamise tagajärjel tekkinud armide eemaldamine taastavad tüvirakud kahjustatud piirkondade juhtivuse ja funktsiooni. Lisaks on SC-del positiivne mõju immuunsussüsteemi regulatsioonivõimele, seega tahan uskuda, et tulevik lasub neil ja hulgiskleroos võidetakse.
Rahvameditsiin. Kas see on võimalik?
Hulgiskleroosiga vaevalt peavad lootma taimede raviomadustelekui teadlased kogu maailmas on selle probleemiga nii palju aastaid vaeva näinud. Muidugi saab patsient põhiravi lisada:
- Mesi (200 grammi) sibulamahlaga (200 grammi), mida võetakse 1 tund enne sööki kolm korda päevas.
- Või muumia (5 grammi), lahustatud 100 ml keedetud (jahutatud) vees, mida võetakse ka tühja kõhuga teelusikatäis 3 korda päevas.
 Kodus ravitakse hulgiskleroosi ristiku abil, milleks on viin, viirpuu lehtede, palderjani juurte ja ruta rohu segu keetmine, juua öö läbi klaasist pruulitud dioica nõgese lehti koos raudrohi või kasutada muid taimesi sisaldavaid komponente.
Kodus ravitakse hulgiskleroosi ristiku abil, milleks on viin, viirpuu lehtede, palderjani juurte ja ruta rohu segu keetmine, juua öö läbi klaasist pruulitud dioica nõgese lehti koos raudrohi või kasutada muid taimesi sisaldavaid komponente.
Kõik valivad omal soovil, kuid igal juhul eneseravi oleks hea kooskõlastada oma arstiga. Ja siin füsioteraapia harjutused sclerosis multiplex'iga ei tohiks eirata. Siin ei tohiks aga loota ainult iseendale, liigne iseseisvus on selle raske haiguse korral absoluutselt kasutu. Raviarst valib koormuse, füsioteraapia juhendaja juhendab harjutusi, mis vastavad keha olekule ja võimetele.
Muide, samal ajal saate dieeti arutada. Arst, kes ravib eksimatult, annab oma soovitused, kuid patsiendid proovivad sageli oma teadmisi toitumise valdkonnas laiendada, seetõttu pöörduvad nad vastava kirjanduse poole. Sellised dieedid on olemas, ühe neist töötas välja teadlane Kanadast Ashton Embry, kus ta tutvustab keelatud ja soovitatud toodete loetelu (Internetist hõlpsasti leitav).
Tõenäoliselt ei üllata me lugejat, kui seda märkame menüü peaks olema täis ja tasakaalustatud, sisaldavad vajalikus koguses mitte ainult valke, rasvu ja süsivesikuid, vaid on ka vitamiinide ja mineraalide rikkad, nii et köögiviljad, puuviljad ja teraviljad peavad olema patsiendi dieedis. Lisaks on vaja arvestada pidevate probleemidega sooltega, mis kaasnevad hulgiskleroosiga, nii et peate proovima tagada selle tõrgeteta toimimise.
1. samm: makske konsultatsiooni eest vormi → abil
Summat saate suurendada, kui teie küsimus on keeruline, nõuab põhjalikku kaalumist ja / või mahukat vastust (näiteks analüüside üksikasjalik ärakiri jne).
2. samm: pärast makse tasumist esitage järgmine küsimus ↓Küsimuse lõpus ärge unustage täpsustada makse koodi!
(vastasel juhul ei suuda nad teid tuvastada)
Tasulised väljaanded töödeldakse tavaliselt 48 tunni jooksul.
Hulgiskleroos(syn: sclerosisdisseminata) on krooniline demüeliniseeriv haigus, mis areneb geneetiliselt eelsoodumusega organismis kokkupuute välise patoloogilise teguriga (tõenäoliselt nakkusohtlik). Selle haigusega on seotud kesknärvisüsteemi valgeaine multifokaalne kahjustus, harvadel juhtudel ka perifeerse närvisüsteemiga. Enamikul juhtudel iseloomustab hulgiskleroosi (MS) stabiilne, sageli lagunev kulg, mille võib hiljem asendada järkjärgulise progresseerumisega.
Ajalooliselt kõrgemad levimuse (haigestumuse) ja SM-i esinemissageduse näitajad asuvad ekvaatorist kõige kaugemal asuvates geograafilistes piirkondades. Viimastel aastatel on see sõltuvus vähem väljendunud ja hulgiskleroos on paljudes lõunapoolsetes piirkondades muutunud tavaliseks. Hulgiskleroosi levimuse otsene seos laiuskraadiga on tõenäoliselt tingitud mitte ainult geograafilisest asukohast, vaid ka palju etnilised sotsiaalmajanduslikud omadused.
Sõltuvalt hulgiskleroosi levimusest eristatakse kolme tsooni: kõrge riskiga tsoon, mille haiguste esinemissagedus on üle 50 inimese 100 000 elaniku kohta, hõlmab Põhja- ja Kesk-Euroopat, Kanada lõunaosa ja CCA põhjaosa, Austraalia lõunaosa ja Uus-Meremaad. Keskmise riskiga tsoonis on haiguse sagedus 10–50 100 000 elaniku kohta ning see ühendab SSA keskpunkti ja lõunaosa, Havai saarte, Põhja-Skandinaavia, Lõuna-Euroopa, Iisraeli, Lõuna-Aafrika valge elanikkonna, Ukraina põhja- ja lääneosa, Venemaa Euroopa osa, Kaug-Ida. Madala riskiga tsoon sagedusega 10 või vähem 100 000 elaniku kohta hõlmab Aasiat, Lõuna-Ameerika põhjaosa, Alaskat, Gröönimaad, Kariibi merd, Mehhiko, enamikku Aafrikat, Lähis- ja Lähis-Ida. Hulgiskleroosi epidemioloogia peamine trend viimastel aastakümnetel on levimuse ja esinemissageduse selge tõus enamikus piirkondades.
Venemaal kirjeldati lisaks riigi põhja- ja loodeosas ajalooliselt kujunenud hulgiskleroosiga kõrge riskiga piirkondadele 80-ndatel aastatel MS-i kõrge riskiga piirkondi Euroopa lõunaosas, Volga piirkonnas ja Kaug-Idas.
Hulgiskleroosi geograafilise jaotuse eripära on väga kõrge esinemissagedusega väikeste territooriumide olemasolu (klastrid) ja esinemissageduse järsu tõusu üksikjuhud (mikroepideemiline MS), mille hulgas on MS-i epideemia Fääri saartel (Taani) kõige enam teada pärast teist maailmasõda.
Lisaks geograafilistele, toitumisomadustele, sotsiaalmajanduslikele ja keskkonnaomadustele on märkimisväärne mõju ka sclerosis multiplex'i tekke riskile. Tähelepanu tuleb pöörata vanuse- ja soolistele erinevustele. SM diagnoositakse harva noorematel kui 15-aastastel ja vanematel kui 55-aastastel patsientidel, ehkki viimastel aastatel on alla 15-aastaste (10–12-aastaste) haiguse varajase debüüdi juhtude arv suurenenud, mis on 2–8% koguarv MS-i patsiendid erinevates piirkondades.
Mis käivitab hulgiskleroosi
Praegu on hulgiskleroos määratletud kui mitmefaktoriline haigus. See viitab nii väliste kui ka pärilike tegurite osalemisele.
Välised tegurid toimides geneetiliselt eelsoodumusega isikutele, võivad nad stimuleerida kesknärvisüsteemi põletikulise autoimmuunprotsessi arengut ja müeliini hävitamist. Nakkusetekitajad on tõenäoliselt suurima tähtsusega, eriti viirusnakkused. Arvukad uuringud on näidanud, et tõenäoliselt pole sclerosis multiplex'i algpõhjusena ühtegi viirust. Selle haiguse korral tuvastati seerumis ja tserebrospinaalvedelikus kõrgenenud antikehade tiiter erinevate viiruste vastu, mis võib olla immunoregulatsiooni rikkumise tagajärg (humoraalse immuunsuse polüklonaalne aktiveerimine) ja mis ei viita ühe või teise patogeeni etioloogilisele olulisusele.
Leetrite, punetiste, nakkusliku mononukleoosi (Epsteini-Barri viirus) viirused, herpesviirused ja mitmesugused bakterid võivad toimida käivitajana, osaledes põletikuliste ja autoimmuunsete protsesside esilekutsumisel ja säilitamisel. Suurt tähelepanu pööratakse latentsete püsivate viirusnakkuste, sealhulgas inimestele tinglikult patogeensete viiruste osalemisele immuunsussüsteemi stimuleerimisel ja patoloogilise protsessi taasaktiveerimisel. Erinevad ekso- ja endogeensed tegurid, mis mõjutavad vere-aju barjääri (BBB) \u200b\u200bläbilaskvust, mis eraldab aju antigeene kui barjääriorgani vere immuunsussüsteemist, võivad olla ka hulgiskleroosi ägenemiste käivitajad. Nende tegurite hulgas eriline tähendus võib esineda pea- ja seljavigastusi, stressi, füüsilist ja vaimset koormust, operatsiooni. Eeldatakse, et toitumisomadustel on suur mõju kesknärvisüsteemi immunoloogilistele ja biokeemilistele protsessidele, eriti võib loomsete rasvade ja valkude ülekaal olla hulgiskleroosi arengu üheks täiendavaks riskifaktoriks. Eksoksiinide, eriti värvide, orgaaniliste lahustite ja rafineeritud toodete täiendav patoloogiline toime ei ole välistatud.
Veenvalt tõestatud geneetilised tegurid eelsoodumus hulgiskleroosiks, mis on kõige selgemalt haiguse perekondlikel juhtudel. Patsientide peredes on erinevates etnilistes rühmades haiguse teise haigusjuhtumi risk 4-20 korda suurem kui selles elanikkonnas tervikuna. Monosügootiliste kaksikute puhul on MS 4 korda tavalisem kui dizügootiliste kaksikute puhul. Epidemioloogilised ja geneetilised uuringud on tuvastanud seose SM-i tekke riski ja 6. kromosoomi (HLA-süsteemi) peamise histo ühilduvuse süsteemi teatud lookuste vahel, mis määravad selle inimese immuunvastuse iseärasused. Algsed uuringud, milles kasutati kaudseid meetodeid, näitasid seost esimesest klassist locusamp A3 ja B7-ga. Tugevamat seost täheldati alleeli komplektiga teise klassi HLA lookuses, mis on pärilikult seotud. Seda komplekti nimetatakse haplotüübiks DR2 (või Dw2). Otseseid genotüpiseerimismeetodeid kasutavates uuringutes on selgitatud selle alleelkoostist, mida praegu kirjeldatakse kui DRB1 * 1501, DQA1 * 0102, DQB1 * 0602. Lisaks sellele haplotüübile on ainus kinnitatud assotsiatsioon RS-i seotus DR4-ga Sardiinia (Itaalia) saare elanike seas. Lisaks assotsiatsioonidele HLA süsteemi geenidega uuritakse kõige tõenäolisemalt seoseid MS tekke riski ja tsütokiinide, müeliini valkude, mittespetsiifiliste ensüümide, T-raku retseptorite, immunoglobuliinide jne geenide vahel .MS on kõige tõenäolisemalt multigeenne haigus, mille arendamine eeldab teatud geenide teatud alleelide kombineerimist. . Väliste tegurite mõjul realiseerub see pärilik eelsoodumus krooniliseks demüeliniseerivaks protsessiks, mille kliiniliste ilmingute aktiivsus ja originaalsus sõltuvad ka individuaalsest väliste ja geneetiliste tegurite kogumist.
Patogenees (mis toimub?) Sclerosis multiplex'i ajal
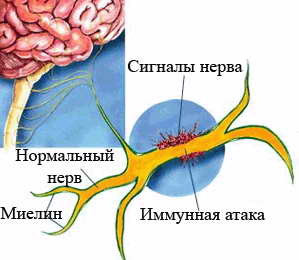
Hulgiskleroosi patogeneesis on suur tähtsus immuunsussüsteemil. Seda tõestavad histoloogilised uuringud: immuunkompetentsetest rakkudest koosnevate infiltraatide olemasolu värskes naastudes; seos immuunsussüsteemi kontrollivate geneetiliste teguritega; vere ja tserebrospinaalvedeliku immunoloogiliste reaktsioonide indikaatorite mitmesugused muutused; immunosupressorite võime suruda alla haiguse ägenemist ja lõpuks aju antigeenide suhtes spetsiifiliste antikehade ja rakukloonide olemasolu, mille hulgas kõige entsefalitogeensem on peamine müeliini valk (MBP). Väike aktiveeritud rakkude rühm põhjustab hematoentsefaalbarjääri läbilaskvuse suurenemist, mis viib suure hulga vererakkude tungimiseni ajukoesse ja põletikulise reaktsiooni tekkimiseni. Seejärel toimub müeliini antigeenide tolerantsi lagunemine ja patoloogilisse protsessi kaasatakse mitmesugused rakulised ja vähemal määral humoraalsed autoimmuunreaktsioonid. Autoimmuunreaktsioonid OMB ja teiste antigeenide suhtes kasvavad nagu laviin. Antigeeni esitlevad rakud - ajuveresoonte mikroglia, astrotsüüdid ja endoteel, mis on võimelised meelitama kudedesse tsirkuleerivaid lümfotsüüte ja neid aktiveerima, on immunopatoloogilise protsessi alustamisel ja säilitamisel ülitähtsad. Paljud glia rakud, nagu ka vererakud, on võimelised tootma aktiveerimistsütokiine, mis stimuleerivad põletikulisi ja autoimmuunseid reaktsioone. Aktiveerimistsütokiinide hulgas on esmatähtis gamma-interferoon, tuumori nekroosifaktor alfa, interleukiinid 1, 2 ja 6 (IL1, IL2, IL6), mis võivad suurendada adhesioonimolekulide ekspressiooni ja stimuleerida antigeeni esitlemist lümfotsüütidele. Tsütokiinide tootmise suurenemine võib toimuda mitmesuguste väliste ja sisemiste tegurite mõjul, mis taasaktiveerib patoloogilise protsessi. Müeliini otsene hävitamine võib toimuda mitmel viisil - aktiveeritud rakud, tsütokiinid, antikehad. Immuunreaktsioone on võimalik vahetada välistest antigeenidest aju antigeenidele (molekulaarsed matkimismehhanismid), arendada reaktsiooni superantigeenidele ja immuunsussüsteemi polüklonaalset stimuleerimist ebapiisavate mehhanismidega autoimmuunsete reaktsioonide kontrollimiseks.
Viiruste ja tsütokiinide otsese tsütopaatilise toime võimalus ei ole välistatud. müeliini ja teiste toksiliste ainete lagunemissaadused oligodendrotsüütideks (müeliini sünteesivad rakud). Hulgiskleroosi patogeneesis on eriti oluline ainevahetuse tunnus ajukoes, vere reoloogiliste omaduste muutused, nagu mis tahes põletiku korral, tsingi, vase, raua ja muude mikroelementide ainevahetushäired, polüküllastumata rasvhapete, aminohapete ja muude tegurite metabolism. Samal ajal kannatavad närvikiud, mis läbivad pöördumatuid degeneratiivseid muutusi. Tsütokiinid, peroksüdatsiooniproduktid ja muud ained võivad haiguse varases staadiumis kahjustada närvikiudusid.
Pikk autoimmuunne protsess viib immuunsussüsteemi ammendumiseni sekundaarse immuunpuudulikkuse tekkega ja neerupealise koore hormonaalse aktiivsuse vähenemiseni.
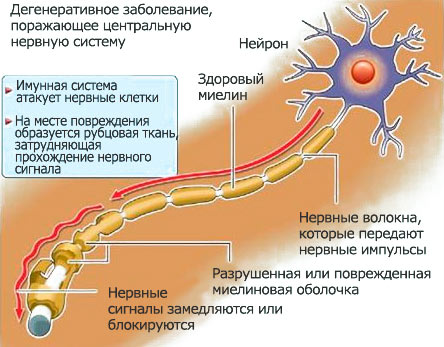
Patomorfoloogia. MS-i morfoloogiliselt patoloogilist protsessi iseloomustavad arvukad fookuskaugus muutused ajus ja seljaajus. Fookuste (või naastude) eelistatud lokaliseerimine on periventrikulaarne valge aine, emakakaela ja rindkere seljaaju, väikeaju ja ajutüve külgmised ja tagumised nöörid. Nendes sektsioonides moodustub kesknärvisüsteem suur arv erineva suuruse ja kujuga kolded, mis erinevad tavalisest närvikoest värvi ja konsistentsi poolest. Ajukude perivaskulaarne infiltratsioon vere lümfoidsete elementide poolt, millest enamus on T-rakud, samuti tugev lokaalne ödeem, mis viib varases staadiumis närviimpulsside ajutise blokeerumiseni piki mõjutatud kiudu, on iseloomulik värskele naastule. Müeliini hävitamine ja sellele järgnev aksonite degeneratsioon on närviimpulsside pideva blokeerimise põhjused. Vana, inaktiivset hulgiskleroosi naastu, hallikasvärvi ja tiheda puudutusega, iseloomustab peamiselt astrotsüütide reaktiivne vohamine (astroglioos) ja oligodendrotsüütide sisalduse vähenemine. Mõnel juhul võib vana naastu servade ääres täheldada uusi tursete ja perivaskulaarsete infiltratsioonide tsoone, mis näitab vanade fookuste kasvu võimalust.
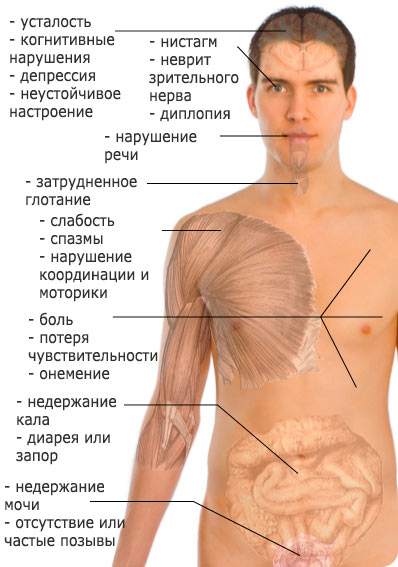
Hulgiskleroosi sümptomid
Tüüpilistel juhtudel on esimene kliiniline hulgiskleroosi sümptomid ilmnevad noortel (vanuses 18 kuni 45 aastat), ehkki viimasel ajal kirjeldavad nad üha enam MS-i debüüti nii lastel kui ka üle 50-aastastel inimestel. Haiguse esimesteks sümptomiteks on sageli retrobulbaarne neuriit, vähenenud nägemisteravus, skotoomid, hägune pilt, loor silmade ees, mööduv pimedus ühes või kahes silmas (viimane kahepoolse protsessiga). Haigus võib alata okulomotoorsete häiretega (diploopia, strabismus, tuumaväline oftalmoplegia, vertikaalne nüstagm), näonärvi neuriit, pearinglus, püramiidsed sümptomid (kõrge kõõluse ja periosteaalrefleksiga tsentraalsed mono-, hemi- või parapareesid, patogeenikloonid, patogeenikloonid, patogeen kõhupiirkonna naha refleksid), väikeaju häired (jalge alla takerdumine, staatiline ja dünaamiline ataksia, tahtlik värisemine, horisontaalne nüstagm), pindmise häired tnoj (tuimus, paresteesia ja diz-) või sügav tundlikkus (sensoorne ataksia, halvatus tundlik ja hüpotensioon).
Radade kahjustuste varaseimad sümptomid võivad olla kiire kurnatus ja kõhu reflekside kadumine, vibratsioonitundlikkuse ja düsesteesia vähenemine, kõõluste reflekside asümmeetria. Oluliselt harvemini võivad haiguse esimesteks tunnusteks olla neurootilised häired, sündroom krooniline väsimus, vaagnaelundite talitlushäired (uriinipeetus, tungivad tungid), samuti autonoomsed häired.
Analüütilised retrospektiivsed uuringud on näidanud, et hulgiskleroosi puhkemine koos retrobulbaarse neuriidi ja tundlike häiretega ning pikaajaline esimene remissioon on haiguse soodsama kulgemise tunnused, samas kui püramiidi või ajukelmeteede kahjustuste tunnuste ilmnemine ja lühike esimene remissioon (või peamiselt progresseeruv kulg, s.o. remissioonide puudumine üldiselt) on prognostiliselt ebasoodne. Naiste vegetatiivsete-endokriinsete häirete peegeldusena märgitakse menstruaaltsükli ebakorrapärasusi, meestel - impotentsust.
Hulgiskleroosi progresseerumine põhjustab kesknärvisüsteemi muude osade kahjustusi ja uute sümptomite ilmnemist. Juba algfaasis on iseloomulik suurenenud väsimus ("kroonilise väsimuse" sündroom). Hilisemates etappides võivad psühhopatoloogilised muutused avalduda emotsionaalse ebastabiilsuse, eufooria või depressiooni, ärrituvuse, letargia, apaatia, erineval määral vähenenud intelligentsuse kujul kuni dementsuseni. Epilepsiahooge on SM-is harva, ehkki mõnedel patsientidel võivad esineda paroksüsmaalsed toonuse muutused, neuralgilised valud ja muud paroksüsmaalsed tundlikkuse häired. Kõige silmatorkavam sensoorsete paroksüsmide manifestatsioon MS-s on Lermitti sündroomi tüüpi seljavalu. Lermitti sündroomi väljendatakse valulikes ebameeldivates tunnetes kipitus, pinge, "voolu läbimine" piki selga pealaest jalatallani, sagedamini kaela pikendamisel. Väidetav põhjus on seljaaju demüelinisatsiooni fookus emakakaela tasemel koos tugeva ödeemiga. Sellisel juhul põhjustab mehaaniline deformatsioon, näiteks kaela pikendamise või kahjustatud püramiidkiudude aktiveerimise ajal, seda lõiku läbivate tundlike kiudude ärritust ja omapäraste aistingute ilmnemist.
On mitmeid hulgiskleroosile iseloomulikke sümptomikomplekse, mis kajastavad demüeliniseeriva kahjustuse kliinilisi tunnuseid. Nende hulgas on kõige levinumad "kliinilise lõhestamise", "kliiniliste sümptomite ebajärjekindluse" ja "kuuma vanni" sündroomid.
“Kliinilise lõhestamise” või “dissotsiatsiooni” sündroomi kirjeldas D.A. Markov ja A.L. Leonovitš. Autorid mõistsid seda sündroomi kui MS-i mitmesuguste radade kahjustuse sümptomite erinevuse ilminguid. See sündroom kajastab erinevatel radadel või erineval tasemel kahjustuse sümptomite kombinatsiooni ühel patsiendil. Näiteks täheldatakse kõrgeid kõõluste reflekse, patoloogilisi stopp-märke koos raskekujulise hüpotensiooniga MS-ga patsientidel püramiidi raja ja väikeaju kanalite samaaegse kahjustusega, harvem sügava tundlikkuse rikkumisega. Üks MS-i kõige tuntumaid ja paremini uuritud sündroome on "kuuma vanni" sündroom. On teada, et ümbritseva õhu temperatuuri tõustes halveneb SM-ga patsientide seisund. See sündroom on mittespetsiifiline ja peegeldab müeliinkestaga närvikiudude suurenenud tundlikkust väliste mõjude suhtes. Kõik need muutused on reeglina mööduvad, ebastabiilsed, mis on hulgiskleroosi spetsiifilisem sümptom kui halvenemine ise. Hulgiskleroosi iseloomustab SM-i sümptomite raskuse kõikumiste kliiniline nähtus, mitte ainult mitme kuu või aasta jooksul, vaid ka ühe päeva jooksul, mida seostatakse demüeliniseeritud kiu suure tundlikkusega homeostaasi muutuste suhtes.
Üldine kliiniline ilmingudsclerosis multiplexvõib jagada 7 põhirühma:
- püramiidsüsteemi kahjustus hemi-, para- ja tetrapareesiga koos kõõluste reflekside ja patoloogiliste püramiidsümptomite vastava suurenemisega;
- väikeaju ja selle radade kahjustus staatilise ja dünaamilise ataksia, lihaste hüpotensiooni arenguga;
- tundlikkuse rikkumine, alguses sügav, tundliku ataksia ja tundliku pareesi arenguga, seejärel valu ja temperatuur vastavalt dirigendi tüübile;
- ajutüve valgeaine kahjustus kraniaalse inervatsiooni erinevate häiretega, enamasti okulomotoorsete sümptomite arenguga, näonärvi kahjustus (näo lihaste perifeerne parees);
- nägemisnärvi neuriit (sealhulgas retrobulbaarne neuriit) nägemisteravuse ja veiste väljanägemise vähenemisega;
- vaagnaelundite talitlushäired, sageli tingimata tungivast tungist, uriinipeetusest ja seejärel kuni uriinipidamatuseni;
- neuropsühholoogilised muutused, mälu nõrgenemine, eufooria või depressioon, mida iseloomustab kroonilise väsimussündroom.
Enamikul juhtudest on patsientidel nii aju kui ka seljaaju kahjustuse sümptomid ( tserebrospinaalvorm ) Mõnel juhul on kliinilises pildis ülekaalus seljaaju vigastuse sümptomid ( seljaaju vorm ) või väikeaju ( väikeaju või hüperkineetiline vorm ) Viimasel juhul võib tahtlik värisemine olla nii tugev, et see jõuab hüperkineesi tasemeni ja muudab igasuguse sihipärase liikumise võimatuks. Esinevad düsmetria, adiadochokinesis, kõlanud kõne, raske ataksia.
Praegune. 85–90% -l patsientidest on haigusel lainekujuline kulg koos ägenemiste ja remissioonide perioodidega, mis pärast 7–10-aastast haigust peaaegu kõigil patsientidel asendatakse sekundaarse progressiooniga, kui täheldatakse patsiendi seisundi järkjärgulist halvenemist. 10–5% juhtudest on SM-l algusest peale peamiselt progresseeruv (progresseeruv) kuur. Närvisüsteemi kahjustuse raskusaste ja pöördumatute sümptomite tekkimise kiirus on erinevatel patsientidel erinev. Võimalik on haiguse „kerge”, „soodne” kulg koos remissiooni või stabiliseerumisega kümneid aastaid ning kiirevoolulised võimalused ( tüvevorm sclerosis multiplex või Marburgi tõbi ) SM-i tegelikku ägenemist tuleks eristada pseudo-ägenemistest, kui patsiendi seisundi halvenemine pole seotud mitte immunopatoloogilise protsessi aktiveerimisega, vaid homöostaasi mittespetsiifiliste muutustega. Neid iseloomustab patsiendil juba esinevate sümptomite ajutine süvenemine, mitte uute ilmnemine. Subkliinilised ägenemised on võimalikud, kui kliiniliselt vaigistatud piirkondadesse (periventrikulaarne valge aine) tekivad uued kolded ja need tuvastatakse ainult magnetresonantstomograafia abil.
Haiguse ägenemist provotseerida võivad vallandada mitmesugused homöostaasi muutused. Sageli mängivad seda rolli infektsioonid, psühhogeensed stressid, harvemini vigastused, hüpotermia ja füüsiline ületreening, operatsioonid (eriti üldanesteesia all), kokkupuude toksiinide ja kiirgusega. SM-ga haigete naiste pikaajaline dünaamiline jälgimine erinevates Euroopa riikides näitas, et rasedus ja sünnitus ei mõjuta SM-i lühiajalist ja pikaajalist prognoosi ning paljudel patsientidel kutsuvad need esile püsiva pikaajalise remissiooni tekkimise. Kunstlik abort, eriti hilisemates etappides, on sageli MS tõsiste ägenemiste põhjustaja.
Hulgiskleroosi diagnoosimine
MS kliiniline polümorfism põhjustab patogeneesi väliste ja geneetiliste tegurite individuaalse komplekti tõttu märkimisväärseid raskusi varajases diagnoosimises. Alates 1983. aastast on MS diagnoosimiseks kasutatud C. Poseri diagnostilisi kriteeriume. Nende kriteeriumide kohaselt peab haigus ilmnema enne 59-aastaseks saamist vähemalt kahe kesknärvisüsteemi valgeaine kahjustuse koldega, mille esinemist tuleb ajaliselt eraldada vähemalt üks kuu.
Kliinilise kliinilise seisundi loomisel on põhiliseks kriteeriumiks eraldamise kriteerium lokaliseerimisel ja fookuste tekkimise ajal ("levik paigas ja ajal"). usaldusväärne diagnoosRS. On oluline, et enne SM-i diagnoosimist tuleks välistada kõik sellised mitmekeskmeliste kesknärvisüsteemi kahjustuste muud põhjused. Paljudel juhtudel ei saa neid kriteeriume kliiniliselt täielikult tuvastada: esineb ainult ühe kahjustusega seotud sümptomeid ja haiguse kestvat kulgu või kahe samaaegselt esineva valgeaine kahjustuse kahjustuse kliinilisi tunnuseid jne. Selliste juhtumite arvessevõtmiseks on mõiste " tõenäolineMS, kui diagnoosi saab kinnitada või ümber lükata pärast täiendavat uurimist.
SM diagnoosimisel, kui esinevad ainult ühe kahjustuse kliinilised ilmingud, millel on protsessi iseloomulik lagunev käik, on oluline kontrollida mitme kahjustuse olemasolu. Juhtide subkliinilisi kahjustusi saab tuvastada täiendavate meetoditega. Esimene meetodigrupp on esile kutsutud potentsiaalide neurofüsioloogilised meetodid, mis tippkõverate latentsuse ja amplituudi muutmisel diagnoosivad vastava juhtsüsteemi kahjustusi (visuaalsed, somatosensoorsed ja lühikese latentsusega varre tekitatud potentsiaalid). Neurofüsioloogilised meetodid võimaldavad tuvastada subkliinilisi koldeid ja kinnitada diagnoosi 50–60% juhtudest.
90% -l juhtudest kinnitab multifokaalset kahjustust aju magnetresonantstomograafia, kui signaali intensiivsuse fookuse suurenemine registreeritakse T2-kaaluga piltides. Mõnikord võivad rasketes pikaajalistes protsessides kolded sulanduda hüperintensiivsuse tsoonidesse, tuvastatakse aju aine sekundaarne atroofia.
Ülimalt informatiivne MRT uuring, kasutades magnevisti ja muid kontrastaineid, tavaliselt gadoliiniumi (Gd-DTPA) baasil. Paramagnetiline kontrast suurendab signaali põletiku ja ödeemi piirkonnast (T.-ga kaalutud piltidel). See meetod võimaldab teil tuvastada värskeid koldeid suurenenud BBB läbilaskvusega, s.o. võimaldab jälgida patoloogilise protsessi aktiivsust. Võrdlused patomorfoloogiliste uuringute andmetega võimaldasid meil järeldada, et kontrasti suurenemine toimub eranditult värskete demüelinatsiooni fookuste korral koos väljendunud põletikuliste muutustega tursete ja rakkude infiltratsiooni vormis.
Aju valgeaine multifokaalsete kahjustuste tuvastamine MRT-l ei ole MS diagnoosimise alus: selliseid muutusi võib täheldada mitmesuguste neuroloogiliste haiguste korral. Seda meetodit saab kasutada täiendava, s.o. diagnoosi kliinilise eelduse kinnitamiseks. IgG suurenenud produktsiooni tuvastamine tserebrospinaalvedelikus on teatud diagnostilise väärtusega. Isoelektrilise fokuseerimisega moodustavad need IgG-d oligoklonaalseid rühmi, mistõttu neid nimetatakse oligoklonaalseteks immunoglobuliinideks. See nähtus on humoraalse immuunsuse stimuleerimise tagajärg, samuti suurenenud antikehade tiiter erinevate viiruste vastu, s.o. näitab aju teatud immunoregulatsiooni häireid.
Tserebrospinaalvedelikus sisalduvad oligoklonaalsed immunoglobuliinid on iseloomulikud MS-le ja neid tuvastatakse 80–90% -l MS-ga patsientidest. Seetõttu on Poseri skaalal lisatud spetsiaalne jaotis: “Laboratoorium on kinnitatud”, usaldusväärne või tõenäoline MS. Samal ajal saab oligoklonaalseid immunoglobuliine tuvastada ka teiste närvisüsteemi põletikuliste ja mõnede nakkushaiguste korral (näiteks neuroSPID-ga), mis näitab immunopatoloogilise protsessi olemasolu kesknärvisüsteemis.
Erinevad muutused perifeerse vere immuunvastuse indeksites viitavad kaudselt immuunsussüsteemi tasakaalustamatusele: T-rakkude, eriti supressori fenotüübi sisalduse vähenemisele, spetsiifiliste ja mittespetsiifiliste supressorite funktsionaalse aktiivsuse vähenemisele, B-rakkude sisalduse suhtelisele suurenemisele ja nende polüklonaalse aktiveerimise märkidele invivo suurendas aktiveerimise tsütokiinide ja MBP antikehade tootmist. Need muudatused võimaldavad meil patoloogilise protsessi aktiivsust suuremal määral kindlaks teha, kuid neil pole sõltumatut diagnostilist väärtust, kuna need erinevad igal patsiendil märkimisväärselt. Veres leitakse sageli leukopeeniat, neutropeeniat ja ägedas staadiumis lümfotsütoosi. Esineb trombotsüütide agregatsiooni suurenemist, kalduvust suurendada fibrinogeeni sisaldust ja samal ajal aktiveerida fibrinolüüsi. Haiguse ägenemise ja progresseeruva käiguga ilmnes neerupealise koore talitlushäire, mis väljendus C21-kortikosteroidide (eriti glükokortikoidi fraktsiooni) eritumise järsus vähenemises uriiniga ja plasma kortisooli taseme languses. Remissiooni ajal normaliseerub steroidhormoonide sisaldus uriinis ja plasma kortisoolis.
MS diferentseerumine algstaadiumides tuleneb neurootilistest häiretest, vegetatiivse-veresoonkonna talitlushäiretest, labürintiidist või Meniere'i sündroomist, mitmesuguste etioloogiate optilisest neuriidist, aju ja seljaaju kasvajatest, ägedast dissemineerunud entsefalomüeliidist, erinevate etioloogiate entsefaliidist, kesknärvisüsteemi degeneratiivsetest haigustest.
MS-i seljaaju vorme tuleb seljaaju kasvajatest eristada. Erinevalt kasvajast iseloomustab MS selgroo sümptomeid algstaadiumis vähem väljendunud parees (spastilisus domineerib selgelt väljendunud patoloogiliste püramidaalsümptomite taustal), vaagnaelundite tundlikkuse ja funktsiooni häired. Diagnostikas keerulised juhtumid nimme punktsioon (subarahnoidaalse ruumiploki olemasolu ja proteiinisisalduse järsk tõus lülisambakasvajates) annab vajalikku teavet, kontrastaine uurimismeetodeid ja MR-kuvamist. SM-i ja närvisüsteemi progresseeruvate degeneratiivsete haiguste diferentsiaaldiagnostika võib olla keeruline. Niisiis, hulgiskleroosi hüperkineetiline vorm võib sarnaneda hepatotserreaalse düstroofia, väikeaju ataksia väriseva vormiga. Väljendunud madalama parapareesiga tuleks välistada Strumpeli tõve esinemine, mille korral närvisüsteemi muudele osadele kahjustusi pole. Lõpliku otsuse selle või teise haiguse kasuks saab paljudel juhtudel teha ainult patsientide dünaamilise vaatluse põhjal.
Hulgiskleroosi ravimine
Kuna haiguse etioloogia on ebaselge, puudub praegu MS etiotroopne ravi. MS-ga patsientide ravi põhimõtted põhinevad individuaalsel lähenemisel, võttes arvesse immunopatoloogilise protsessi aktiivsuse astet konkreetsel patsiendil igal hetkel, haiguse kestust, üksikute neuroloogiliste sümptomite raskust. Patogeneetiline ravi on suunatud haiguse ägenemise või progresseerumise vastu võitlemisele ja hõlmab peamiselt põletikuvastaseid ja immunosupressiivseid ravimeid.Patogeneetilise ravi eesmärk on vältida ajukoe hävimist immuunsussüsteemi aktiveeritud rakkude ja toksiliste ainete poolt. Immuunmoduleerivate ravimite määramine SM-ga patsientidele peaks toimuma rangelt individuaalselt, lähtudes immuunsuse seisundist ja tema kontrolli all ning võttes arvesse kõiki näidustusi ja vastunäidustusi, sealhulgas määrates immunopatoloogilise protsessi aktiivsuse kavandatud immunokorrektsiooni ajal. Viimastel aastatel on ilmunud rühm uusi ravimeid, mis pikaajalise kasutamise korral võivad vähendada ägenemiste sagedust ja aeglustada haiguse progresseerumist, s.o. millel on ennetav toime. Suurt tähtsust omavad adekvaatselt valitud sümptomaatiline ravi, patsientide meditsiiniline ja sotsiaalne rehabilitatsioon. Sümptomaatiline teraapia on suunatud kahjustatud süsteemi funktsioonide säilitamisele ja korrigeerimisele, kompenseerides olemasolevaid häireid. Suur tähtsus on ainevahetusravimite rühmal, mis aitavad kaasa kahjustatud müeliini regenereerimisele ja tugevdavad omaenda mehhanisme immunopatoloogilise protsessi kontrollimiseks.
Patogeneetiline ravi. Haiguse ägenemise korral on valitud ravimiteks kortikosteroidid ja adrenokortikotroopsed hormoonid (ACTH), millel on põletikuvastane ja immunosupressiivne toime. Nende ravimite eesmärk on piirata põletikulisi ja autoimmuunseid protsesse ning müeliini hävitamise astet, s.o. parandada patsientide seisundit ägenemise ajal, vähendada ägenemise kestust ja hoida ära püsivaid neuroloogilisi tagajärgi. Kortikosteroidid praktiliselt ei mõjuta tulevikus patoloogilise protsessi kulgu. Enamik kliinilisi uuringuid on tõestanud oma tõhusust peamiselt haiguse leebema kulgemise süvendamisel. Tuleb rõhutada, et peroskortikosteroidide pikaajalisel kasutamisel on palju kõrvaltoimedmille hulgast võime eristada vereloome, osteoporoosi, haavandite mahasurumist.
Praegu kasutatakse kõige laialdasemalt lühikesi lahustuvate kortikosteroidide suurte annuste lühikursuseid, mida saab manustada intravenoosselt patoloogilise protsessi aktiveerimise ägedas staadiumis. Selle manustamisskeemi korral täheldatakse märkimisväärselt vähem kõrvaltoimeid kui pikkadel prednisolooni kursustel tablettides. Kõige sagedamini kasutatakse metüülprednisolooni (metipred, solymedrol, urbaszone). See ravim erineb prednisoonist metüülrühma juuresolekul, mis parandab selle seondumist vastavate retseptoritega ja tagab metipredi kiirema ja aktiivsema toime sihtrakkudele. Metipred vähendab veresoonte seina läbilaskvust, normaliseerib BBB funktsiooni, vähendab ödeemi, sellel on kerge desensibiliseeriv ja immunosupressiivne toime. Ravim on võimeline tungima BBB-sse, seetõttu on sellel nii üldine kui ka lokaalne põletikuvastane ja ödematoosne toime, mida tõendab MRT uuringus kontrasti kogunevate demüelinisatsiooni kolde arvu vähenemine. Kõrvaltoimed - lümfopeenia, monotsütopeenia, võib esineda veresuhkru ja mööduva glükoosuria suurenemist, elektrolüütide häireid, seenhaiguste aktiveerimist, düspepsiat, kõhuvalu, unehäireid, kehakaalu langust. Reeglina kasutatakse lühikest ravikuuri - 500-1000 mg päevas (400-500 ml isotoonilise naatriumkloriidi lahuse jaoks) 3-7 päeva, sõltuvalt ägenemise raskusest ja haiguse aktiveerimise immunoloogiliste tunnuste tõsidusest. Pärast seda on võimalik tablettidena kasutatav prednisolooni lühike hoolduskursus, alustades 10-20 mg ülepäeviti ja vähendades 5 mg annust. Kliiniline paranemine ilmneb sagedamini pärast 2-3-ndat annust. Vastunäidustused on mao- ja kaksteistsõrmiksoole haavand, sepsis ja kõrvaltoimed metipredi kasutamisest ajaloos. Haiguse pahaloomulises käigus on kortikosteroidide kombineeritud kasutamine plasmafereesiga või tsütostaatikumidega võimalik, kuid viimast kasutatakse harva, kuna suureneb kõrvaltoimete kokkuvõtmise oht.
Metipredi puudumisel võib kasutada deksametasooni. Selle kliinilised, immunoloogilised ja kõrvaltoimed on lähedased keskmise pikkusega inimestele. Annustamine: 8 mg 2 korda päevas, vähendades 2 mg iga 2 päeva järel. Deksametasooni kasutamise peamised probleemid on seotud kortikosteroidide produktsiooni tugevama pärssimisega kui metüülprednisoloonis. Kui SM ägenemine avaldub isoleeritud retrobulbaarse neuriidina, piisab mõnikord deksametasooni retrobulbaari manustamisest kuni 1 ml 7-10 päeva jooksul.
Nende ravimite puudumisel on võimalik läbi viia prednisooni ravikuur tablettidena (1,0-1,5 mg 1 kg kehakaalu kohta igal teisel päeval, 2/3 annusest hommikul, ülejäänud päeva jooksul 15-20 päeva jooksul), vähendades seejärel järk-järgult annust 5 -10 mg iga 2-3 päeva järel koos täieliku tühistamisega kuus). See kuur on märkimisväärselt vähem efektiivne kui metüülprednisolooni manustamine. Pikaajaliste prednisooni ravikuuride kasutamisel võivad lisaks raskele sekundaarsele immuunpuudulikkusele tekkida neerupealise koore kurnatus ja Itsenko-Cushingi sündroom, osteoporoos, maohaavandid, lümfopeenia, monotsütopeenia, vere glükoosisisalduse suurenemine, mööduv glükoosuria ja muud tõsised kõrvaltoimed.
Endogeensete kortikosteroidide, st ACTH ja selle sünteetiliste analoogide (synactene-depot) tootmise stimulante kasutatakse MS leevendava vormi süvendamiseks ja haiguse aktiivsuse suurendamiseks progresseeruvate vormide korral. ACTH peamised eelised on väike arv kõrvaltoimeid, säilitades steroidide endogeense tootmise. Samal ajal võivad mõnel patsiendil tekkida tursed, muutused vererõhkhüpertrichoos. ACTH normaliseerib BBB läbilaskvust, aidates kaasa ödeemi vähenemisele, rakkude ja IgG sisalduse vähenemisele tserebrospinaalvedelikus. Patsientide seisundi parandamine toimub reeglina esimestel päevadel pärast ravi alustamist. Kõige tavalisem skeem: 40 ühikut ACTH-d intramuskulaarselt 2 korda päevas 2 nädala jooksul. Kasutatakse sünteetilist ACTH analoogi - synacthen-depot. Ravim on kõige tõhusam patsientidel, kellel on kesknärvisüsteemi kerge kahjustus aktiivses staadiumis. Soovitatav raviskeem: 3 ml intramuskulaarselt 1 kord päevas 3 päeva järjest, seejärel 3 ml intramuskulaarselt 1 kord iga kolme päeva järel 3–7 korda, sõltuvalt ägenemise raskusest.
MS ägenemise patogeneesis on mis tahes põletikulisele protsessile iseloomulikud mittespetsiifilised reaktsioonid hädavajalikud. Selles etapis on õigustatud angioprotektorite ja trombotsüütidevastaste ainete kasutamine, mis tugevdavad veresoonte seina ja vähendavad BBB läbilaskvust. Soovitatav on kasutada kellamängu (0,025 g 3 korda päevas üks tund enne sööki), trentali (0,1 g 3 korda päevas), fütiini ja glutamiinhappe (iga ravim 0,25 g 3 korda päevas) ravikuure. Trombotsüütidevastase toime tugevdamiseks on võimalik kasutada antioksüdante, näiteks alfa-tokoferooli. Need ravimid, aga ka proteolüütiliste ensüümide inhibiitorid, eriti trasilool, kontraktaal või gordox (3–7 korda intravenoosselt, 25 000–50 000 ühikut 500 ml isotoonilises naatriumkloriidi lahuses), epsilon-aminokaproonhape (100 ml 5% lahust 5). -7 päeva üks kord päevas), pärssima põletiku ajal teatud otsese koekahjustuse tekkemehhanisme, eriti makrofaagide proteolüütiliste ensüümide ja vabade radikaalide reaktsioonide tooteid.
Praegu on võimalik mitte ainult immunoaktiivsete ravimite sisseviimine, vaid ka plasmafereesi abil patoloogiliste ainete eemaldamine verest. MS-s võib plasmafereesi moduleerivat toimet seostada müeliini, antigeenide, antikehade, immunoloogiliselt aktiivsete ainete laguproduktide eritumisega. Samal ajal võib täheldada ägedat allergilist reaktsiooni plasma sissetoomisele, mis viib MS ägenemiseni, seetõttu kasutatakse sagedamini külmutatud plasmat või kompleksseid valguvere asendajaid. MS-s uuriti plasmafereesi mõju haiguse ägenemisel leebema kuurina ja krooniliselt progresseeruva kuluga, viimasel juhul sagedamini samaaegselt kortikosteroidide manustamisega. Ligikaudu pooltel patsientidest täheldati SM ägenemise paranemist, sagedamini kerge kesknärvisüsteemi kahjustusega. Kliiniline toime oli parem, kui haigus kestis kuni 3 aastat. Samal ajal tuleb meeles pidada, et mõned plasmakomponendid võivad täita kompenseerivat funktsiooni ja nende eemaldamine on ebasoovitav. Plasmapheresis viiakse läbi üks kord nädalas plasma vahetusega 5% kehakaalust. Ravikuur on 4-10 seanssi. Märkimisväärne kõrvaltoime lisaks allergilistele reaktsioonidele on ka immunoglobuliinide eemaldamine verest, seetõttu täiendatakse mõnikord protseduure seerumi immunoglobuliini manustamisega lihasesse. Plasmafereesi ja kortikosteroidide kombinatsioon võib mõnikord vähendada nende annust. Patogeenide kõrvaldamiseks MS ägenemise ajal on võimalik hemodeesi intravenoosne tilgutamine (200-400 ml päevas 3-5 päeva jooksul). Kõrvaltoimete oht on oluliselt väiksem. Sel juhul täheldatakse mõnikord kiiret soodsat kliinilist toimet, mis viitab võimalikule põletikuvastasele toimele. Seega on MS ägenemise korral valitud ravimiteks metüülprednisoloon ja AKTH, mõnel juhul saab neid kombineerida plasmafereesi, trombotsüütidevastaste ainete, antioksüdantide ja ravimitega, mis tugevdavad veresoonte seina.
Haiguse aeglaselt kulgeva kulgemise korral, näiteks sekundaarse progresseeruva kuluga, on tugevate immunosupressantide määramine ebapraktiline. Nendel juhtudel on metaboolsete ravimite, kompleksse sümptomaatilise ja taastusravi kasutamine õigustatud. Positiivset mõju annavad mõnikord korduvad ACTT preparaatide kursused (kui need on hästi talutavad), mis ei põhjusta neerupealise koore ammendumist ega muid viivitatud kõrvaltoimeid. MS-i primaarses ja sekundaarses progresseeruvas ravis on võimalikud ka sünapteeni korduvad 15-20 süstimisega kursused. MS-i pahaloomuliste, pidevalt progresseeruvate variantide korral kasutatakse tugevaid immunosupressante. Tsütostaatilise ja antiproliferatiivse toimega ravimite hulgas uuriti kõige aktiivsemalt MS-s asatiopriini, tsüklofosfamiidi, tsüklosporiin A, kladribiini, metotreksaati ja lümfotsüütide üldist kiiritamist. Reeglina on need ravimid ette nähtud MS pahaloomuliseks, pidevalt progresseeruvaks kulgemiseks ja kortikosteroidide korduvate ravikuuride ebaefektiivsuseks. Mõnes riigis, mõnel juhul pidevalt progresseeruva MS-ga, kasutatakse asatiopriini (annuses 1,5–3 mg / kg kehakaalu kohta koos võimaliku annuse suurendamisega 25 mg iga kuu) kursus peatatakse, kui leukotsüütide arv veres väheneb 4 x 10 ^ 9 / l), harvemini tsüklofosfamiid. Kõrvaltoimete hulgas on kõige sagedasemad ja raskemad luuüdi funktsiooni pärssimine koos leukopeenia ja aneemiaga, maksafunktsiooni kahjustus ja seedetrakt. Tsüklosporiin A annab vähem kõrvaltoimeid, millel on selektiivne toime ainult aktiveeritud rakkudele, mis kannavad interleukiin-2 (IL2) retseptoreid. Selle ravimi eesmärk peaks toimuma rangelt individuaalselt ja eriti rasketel juhtudel neuroloogilise defitsiidi kiire suurenemisega. Kõige mugavam ja kõige vähem toksiline vorm on ravim Sandimmune, mida võetakse suu kaudu annuses 3,5 mg 1 kg kehakaalu kohta 2 nädala jooksul, seejärel 5 mg / kg veel 30 päeva. Tugikursused on võimalikud. Sandimmuunsete kõrvaltoimetega seostatakse ravimi suurte annuste nefrotoksilisust, mis on äärmiselt haruldane.
Sekundaarse immuunpuudulikkuse korral ägenemisest väljumise alaägedas staadiumis võivad olla efektiivsed valdavalt abistava toimega immunomodulaatorid, millest tüümusepreparaadid (T-aktiviin, tümaliin, tümopentin jne) on kõige tuntumad. T-aktiviini manustatakse 1 ml subkutaanselt 5 järjestikusel päeval 1 kord päevas, seejärel pärast 7-päevast pausi järjest 2 süsti subkutaanselt 1 ml päevas.
Pärast andmete saamist vähenenud interferoonide tekke kohta SM-is, mis viivad läbi esimesed kaitsereaktsioonid viiruste vastu, alustati arvukate interferoonide ja nende indutseerijate testidega. Usaldusväärne teaduslik fakt on tõendusmaterjal selle kohta, et gamma-interferooni viimine selle puhtal kujul ja toorravimi osana interferooni põhjustab MS aktiveerumist, sagedamini ägenemise vormis. Selle põhjuseks on makrofaagide suurenenud antigeeni esitlev aktiivsus, immuunsuse üldine aktiveerimine. Alfa- ja beeta-interferoonid on oma immunomoduleerivate omaduste tõttu gamma-interferooni antagonistid. Nendel interferoonidel on valdavalt viirusevastane toime, nad vähendavad aktiveerimistsütokiinide tootmist ja antigeeni esitlevate rakkude aktiivsust. Hiljuti on lõpule viidud mitmed beeta-interferoonide uuringud: beeta-interferoon-1b \u200b\u200b(beetaferoon) ja beeta-interferoon-1a (rebif ja avonex), kasutades platseebot ja topeltpimedat meetodit. Need testid näitasid, et võrreldes platseebot saanud patsientide rühmaga vähenes beeta-interferoonide pideva pikaajalise kasutamise taustal haiguse ägenemiste arv (30%), moodustati vähem uusi demüeliniseerumise koldeid (vastavalt MRI uuringule). Beeta-interferooni efektiivsust täheldati MS leevendavas vormis kerge kahjustuse staadiumis; esialgsed andmed selle efektiivsuse ja haiguse sekundaarse progresseeruva käigu kohta on olemas. Nende ravimite laialdast kasutamist raskendab nende kõrge hind, väikeste kõrvaltoimete esinemine nahakaudse manustamise lokaalsete reaktsioonide kujul, palavik, depressioon (suuremal määral beeta-interferoon-1b). Süsteemsete kõrvaltoimete raskusaste väheneb pentoksüfülliini (1600 mg päevas) või paratsetamooli (600–1000 mg päevas) samaaegsel kasutamisel. Hiljuti viidi läbi uuringuid, et selgitada manustamisviise ja -režiimi, et vähendada kursuse kulusid. Tuleb rõhutada, et beeta-interferooni kursused on valdavalt profülaktilised, s.o. ärge taastage funktsioone, mis on haiguse varasemate ägenemiste tagajärjel kahjustunud. Seetõttu on ravim kõige tõhusam SM-i varases staadiumis, kesknärvisüsteemi kerge kahjustusega. Beeta-interferooni kuuri taustal on võimalik MS ägenemine, mille korral on ette nähtud ka kortikosteroidid või AKTH-ravimid. Beeta-interferoonravi optimaalne kestus on endiselt ebaselge. Ravikuur tuleb katkestada ilmsete kõrvaltoimete ilmnemisel või juhul, kui sellel patsiendil on ravi ebaõnnestunud (kui kolm SM-i ägenemist kogu aasta jooksul või haiguse kiire progresseerumine). Alfa-interferooni uuringud andsid ka esimesed julgustavad tulemused, kuid sellel ravimil on palju nii kohalikke kui ka üldisi kõrvaltoimeid.
Kopaksooni (Cop-1, kopolümeer-1) kliinilised uuringud MS vormide ülekandmiseks on lõpule viidud. Kopaksoon on nelja aminohappe sünteetiline polümeer: \u200b\u200bL-alaniin, L-glutamiin, L-lüsiin ja L-türosiin. Selle moodustumine toimub juhusliku polümerisatsiooni ajal, molekulmass on vahemikus 14 kuni 23 kDa. Eeldatakse, et müeliini aluselise valgu struktuuriga sarnased peptiidid kutsuvad esile tolerantsi indutseerimise ja vähendavad aktiveerimise tsütokiinide tootmist. Pika kopaksooni kuuri läbiviimine viib ka MS ägenemiste sageduse vähenemiseni. Teiste peptiidide ja aminohapete, antioksüdantide kasutamise kohta tehakse uuringuid.
Praegu viiakse läbi kliinilisi uuringuid erinevate müeliini antigeenide suhtes tolerantsuse esilekutsumise meetodi kohta, võttes teisi peptiidi analooge. Tsütokiinide produktsiooni suunatud modulatsiooni paljutõotavad uuringud, suurtes annustes immunoglobuliini intravenoosne sisseviimine, selektiivse immunokorrektsiooni meetodid. Spetsiaalne rühm koosneb peptiidipreparaatidest, millel on selgelt eristatav regulatiivne toime nii immuunsusele kui ka närvisüsteemile, s.o. mis mõjutavad "neuroimmuunse võrgu" seisundit. Kliiniliste ja immunoloogiliste andmete põhjal ning nende kontrolli all on välja töötatud valikuline lähenemisviis MS etapiviisilisele ravile.
Sümptomaatiline teraapia Sellele MS-teraapia lõigule pööratakse praegu üha suuremat tähelepanu, eriti haiguse stabiliseerimisel. Sümptomaatiline teraapia viiakse läbi tihedas seoses patsientide meditsiinilise ja sotsiaalse rehabilitatsiooniga ning paljudel juhtudel mõjutab see oluliselt SM-ga patsiendi seisundit ja haiguse kulgu. MS sümptomaatilise ravi oluline aspekt on patoloogilise lihastoonuse vähendamine. Selleks on ette nähtud lihasrelaksandid (sirdalud, baklofeen, midokalm), bensodiasepiinravimid (diasepaam, vigabatriin, dantroleen), nõelravi, nõelravi, kasutatakse füüsilise lõdvestuse meetodeid. Ravimite annus valitakse individuaalselt ja suureneb järk-järgult väikesest optimaalseks, kus väheneb spastilisus, kuid jäsemete nõrkus ei suurene. Uus tugev meetod on botuliintoksiini süstimine, mis blokeerib sünaptilise ülekande perifeersetes närvides. See meetod on kallis, nõuab ettevaatust ja erilisi oskusi, kuid on kõige võimsam tööriist, tõhus isegi spastiliste kontraktuuride väljatöötamisel.
Mõnel juhul on lihastoonuse mõõduka tõusu, eriti MS-i seljaaju vormide korral tõhusad hüperbaarilise hapnikuga varustamise (HBO) seansid. Mõnel juhul aitavad HBO-kursused vähendada vaagnaelundite talitlushäirete raskust. Vaagnaelundite talitlushäireid, sealhulgas seksuaalfunktsiooni rikkumisi, saab parandada ka magnetostimulatsiooniga. Detruusori hüperrefleksia korral kasutatakse antikolinergilisi aineid, tritsüklilisi antidepressante. Alumise parapareesiga patsientide jaoks on suur probleem sagedane pakutav tung ja uriinipidamatus päeval ja öösel. Nendel juhtudel on valitud ravimiks desmopressiin (vasopressiini analoog), mis vähendab tõhusalt uriini tootmist annuses 20 mikrogrammi. Vaagnaelundite funktsioonide häirete ravis on oluline punkt uroinfektsioonide ennetamine. Mõnel juhul on kusepõie täielikuks vabastamiseks vajalik perioodiline kateteriseerimine, kuna kõik uriini rikkumised stimuleerivad arengut nakkushaigused. Uroseptikumid on välja kirjutatud: 5-NOC või nitrofuraani derivaadid (furazolidoon, furazolin, furadonin). Autonoomse närvisüsteemi talitlushäirete korrigeerimiseks on ette nähtud taimetoidulised ravimid, peapööritusega - betaserk või stugeron, vastavalt näidustustele - psühhotroopsed ravimid. Tõsiseks probleemiks on kahjustatud koordinatsiooni ja tahtliku treemori ravi. Nende häirete raskust saab vähendada, välja kirjutades vitamiin B6, beeta-blokaatorite kursused koos tritsükliliste antidepressantidega. Tõsise treemori peatamiseks, hüperkineesia tasemeni jõudmisel, võib kasutada karbamasepiini (finlepsin, tegretol) annuse järkjärgulise suurendamisega 0,1-1,2 g. Mõnel juhul on ataksia mõõdukate ilmingute korral tõhusad aminohapped, eriti glütsiin. Sümptomaatiliste ravimite hulka kuulub metaboolne ravi, mis soodustab mõjutatud koe regenereerimist ja säilitab tasakaalu immunoregulatsioonis. Metaboolse ravi kursused antakse SM-iga patsientidele üks kord iga 4-6 kuu tagant (tserebrolüsiin, essentsia, glütsiin, nootropiil, tserebraalne, entsebobool, B-vitamiinid, E- ja C-vitamiinid, metioniin, glutamiinhape). Näidatakse treeningteraapiat, massaaži (madala lihastoonusega). Rasketel alatoitumusega patsientidel on võimalik läbi viia ravikuure anaboolsete steroididega, näiteks retaboliiliga.
Hulgiskleroosi ennetamine
MS-ga patsiendid peaksid vältima nakkusi, joobeseisundit ja ületöötamist. Üldise nakkuse tunnuste ilmnemisel on vajalik voodipuhkus, antibakteriaalsete ravimite määramine, desensibiliseerivad ained. Soovitav on piirata termilisi protseduure, hüperinsolatsioon on vastunäidustatud. MS-is soovitatakse säilitada maksimaalne aktiivsus kõigis eluvaldkondades, kui see tegevus vastab patsiendi võimetele ja välistab sagedase ületöötamise. MS-ga patsiendid peaksid ühiskonnas võimalikult aktiivselt osalema ja isolatsioon mõjutab kahjulikult haiguse kulgu, eriti selle komplikatsioonide sagedust. Just need muudatused patsiendi juhtimise meetodites, neurorehabilitatsioon koos moodsate patogeneetilise ja sümptomaatilise ravi meetoditega on muutnud haiguse kliinilist pilti ja paljudel patsientidel on haiguse kulgemise soodne vorm pikendatud remissioonidega.
Vene Föderatsiooni tervishoiuministeerium kiitis heaks ravimi Revoleid (Eltrombopag) kasutamiseks lastel. Uus ravim on näidustatud patsientidele, kes kannatavad kroonilise immuunse trombotsütopeenia (idiopaatiline trombotsütopeeniline purpur, ITP), harvaesineva vereringesüsteemi haiguse all.
03.03.2017
Kanada Ottawa ülikooli teadlased kavatsevad taastava meditsiini revolutsiooniliseks muuta. Ühes viimases katses õnnestus neil tavalisest õunast inimese kõrv kasvatada.
27.02.2017
Peterburi Pavlovi esimese meditsiiniülikooli spetsialistid lõid nanoosakesi, mille abil on võimalik diagnoosida patsiendi südameatakke ja südameinfarkti. Ka tulevastes uuringutes kasutatakse nanoosakesi ...
Meditsiinilised artiklid
Viirused mitte ainult ei hõlju õhus, vaid võivad sattuda ka käsipuudele, istmetele ja muudele pindadele, säilitades samal ajal oma aktiivsuse. Seetõttu on reisimisel või avalikes kohtades soovitatav mitte ainult välistada suhtlemine ümbritsevate inimestega, vaid ka vältida ...
Hea nägemise tagastamine ja igavesti hüvasti jätmine prillide ja kontaktläätsedega on paljude inimeste unistus. Nüüd saab selle kiiresti ja ohutult reaalsuseks muuta. Täielikult kontaktivaba Femto-LASIK tehnika abil avanevad uued võimalused nägemise laserkorrigeerimiseks.
Meie naha ja juuste hooldamiseks mõeldud kosmeetikatooted ei pruugi tegelikult olla nii ohutud kui me arvame.
Laktostaas on viivitusest tingitud seisund rinnapiim näärmes ja selle kanalites. Iga naine sünnitusjärgsel perioodil toimub erineva raskusastmega laktostaasiga, eriti kui sünnitus oli esimene.






